Le rhumatisme psoriasique est un rhumatisme inflammatoire chronique associé à une maladie de peau appelée le psoriasis. Il fait partie d’une famille de rhumatismes appelés les spondyloarthrites.
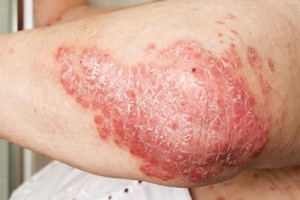
Ce rhumatisme survient, dans la majorité des cas, chez des personnes ayant déjà un psoriasis cutané (plaques rouges avec des zones de peau qui desquament). En particulier, les personnes ayant du psoriasis sur le cuir chevelu, les grands plis ou les ongles sont plus à risque de développer un rhumatisme psoriasique.
Au cours du rhumatisme psoriasique, l’inflammation s’installe d’abord dans des zones appelées les enthèses, correspondant à la zone de fixation des tendons et des ligaments sur les os. Lorsqu’une inflammation importante touche une enthèse à proximité d’une articulation, cela entraîne une synovite, c’est-à-dire une inflammation de la capsule entourant l’articulation, induisant un gonflement, une rougeur, une augmentation de chaleur et une douleur de l’articulation.
Lorsque cela se localise au niveau de la colonne vertébrale ou au bassin, on peut avoir des douleurs à ce niveau. Les zones du corps atteintes varient selon les personnes et au cours de l’évolution de la maladie.
La maladie évolue par crises inflammatoires, entrecoupées de périodes d’accalmie, très variables selon les périodes et les personnes.
Pour en savoir plus en images : cliquez ici
Les causes du rhumatisme psoriasique et du psoriasis restent mal connues à ce jour.
L’hérédité joue un rôle important dans la maladie, et certains marqueurs génétiques comme le HLAB27 peuvent être trouvés dans le rhumatisme psoriasique.
Selon certaines théories, certains types de contraintes mécaniques, sur un terrain à risque, pourraient être responsables de l’inflammation ostéo-articulaire.
L’obésité et le surpoids augmentent le risque de développer un psoriasis, et augmentent le risque de rhumatisme psoriasique chez les personnes ayant déjà un psoriasis cutané. Cela est probablement lié à la sécrétion par le tissu adipeux de facteurs favorisant l’inflammation, appelé adipokines.
Les symptômes peuvent être très variés, et tous ne sont pas systématiquement retrouvés chez toutes les personnes atteintes, et plusieurs types de rhumatismes psoriasiques sont décrits.
- Dans les formes « périphériques », ce sont les articulations des membres qui seront touchées, avec des douleurs, un gonflement, une rougeur , une augmentation de la chaleur locale de l’articulation. Parfois, on observe un gonflement global d’un doigt ou d’un orteil « en saucisse », très caractéristique.
- Dans les formes « axiales », les symptômes touchent avant tout l’axe du corps, c’est à dire la colonne vertébrale et le bassin. Les manifestations sont des douleurs inflammatoires (réveils nocturnes, dérouillage matinal prolongé) des cervicales, de la colonne vertébrale dorsale ou lombaire, ou des articulations sacro-iliaques (fessalgies).
- Dans les formes « enthésitiques », les douleurs se manifestent aux enthèses, c’est-à-dire aux zones de fixation des tendons et ligaments sur les os. Par exemple, cela peut toucher les talons (talagies).
La présence d’un psoriasis cutané, de cas de psoriasis ou de rhumatisme psoriasique dans la famille est un élément très fort en faveur de ce diagnostic.
Le rhumatologue va rechercher des signes d’inflammation caractéristiques pour poser le diagnostic :
– dans les atteintes périphériques, la topographie des articulations atteintes, l’absence du facteur rhumatoïde et des anti-CCP (marqueurs de la polyarthrite rhumatoïde), les caractéristiques d’éventuelles anomalies radiographiques, et la mise en évidence de l’inflammation en échographie et à la prise de sang pourront être recherchés
– dans les formes axiales, les radiographies standard et l’IRM permettront de rechercher une atteinte caractéristique
– dans les formes enthésitiques, l’échographie et l’IRM peuvent mettre en évidence l’inflammation
A ce jour, la maladie est chronique et les traitements doivent être poursuivis au long cours.
Ils seront contrôlés par le rhumatologue, et adaptés pour chaque personne au cours de l’évolution en fonction de leur efficacité sur les manifestations du rhumatisme psoriasique, des autres pathologies éventuelles et de la tolérance.
Les traitements symptomatiques sont utiles pour améliorer les poussées inflammatoires. Les traitements utilisés peuvent être :
- Les anti-inflammatoires non stéroïdiens
- Les corticoïdes à faible doses
- Les anti douleurs
- Les moyens non médicamenteux : repos, application de froid ou de chaud, massages, etc.
Les traitements de fond sont utiles pour empêcher la survenue de poussées inflammatoires, et empêcher la dégradation des articulations par l’inflammation chronique. Les traitements utilisés, adaptés pour chaque malade, peuvent être :
- Le méthotrexate
- Le léflunomide
- La sulfasalazine
- Les antiTNF alpha : infliximab, etanercept, adalimumab, golimumab, certolizumab
- L’apremilast
- Les autres biothérapies : ustékinumab, sécukinumab.
Le dépistage et la prise en charge des facteurs de risque cardio vasculaire sont capitaux dans ce rhumatisme :
- Contrôle du poids, lutte contre l’obésité
- Lutte contre le tabagisme
- Stabilisation du cholestérol et des triglycérides
- Maintien d’une bonne activité physique
- Stabilisation de la tension artérielle
- Stabilisation du diabète
informations bientôt disponibles …